| Boletín informativo para personas con EP - Hospital de Clínicas - UBA | Octubre 2009 |
| Editorial | La calidad de vida (CV) es una medida, o un resultado, de cómo percibimos nuestra situación en la vida. El “bien-estar”, que es un componente fundamental de la CV, en parte es subjetivo (es decir, depende de nuestro mundo interior); y por otro lado, depende de condiciones y factores externos. La enfermedad de Parkinson (EP) afecta la situación en la vida y la manera de percibirla. Ante la presencia de la enfermedad surgen nuevas necesidades. El contacto con el médico especialista, el tratamiento, la medicación indicada, tienen enorme impacto en la CV de personas con EP. Si se sienten mejor, es probable que los familiares, en especial los que tienen vínculos más cercanos, también se sientan mejor. Ante dudas sobre los efectos de la medicación, siempre hay que consultar con el especialista. Es importante mantener una actitud proactiva frente al manejo de la enfermedad y la confianza con el médico y el equipo de salud. Otro componente de la CV es la independencia. La EP, en algunos casos, puede asociarse a limitaciones para realizar algunas actividades de la vida cotidiana. Pero también hay alternativas prácticas que ayudan a manejarse mejor y a sortear dificultades. También hay consejo profesional sobre este tema. La idea de este boletín es, como acostumbra, acercarles ideas sobre estos temas y otras informaciones sobre maneras de mantenerse en movimiento. Hasta la próxima. |
| COMPARTIENDO ACTIVIDADES |
 |
Charlas: ¿Como convivir con EP? Este ciclo se realiza los segundos martes de cada mes (de marzo a diciembre) de manera ininterrumpida desde 1999. Bajo la forma de charlas abiertas a la comunidad se brinda información actualizada sobre: qué es la EP, sus síntomas, tratamientos clínicos, quirúrgicos, complementarios y el impacto del Parkinson en la vida cotidiana. El próximo encuentro se realizará el 13 de octubre las 12hs se tratará el tema: "¿Cuáles son los principales síntomas psicológicos y cómo impactan en la calidad de vida? ¿Cómo seguir tomando parte en actividades de la vida social?". Los esperamos en el aula Prof. Dr. Alejandro Posadas, planta baja del Hospital. |
Talleres: La propuesta es potenciar los recursos que cada persona tiene, a continuación ponemos a disposición todas las actividades que se realizarán en octubre. Para mayor información llamar al 5950-8340, de 8 hs. a 13 hs.: |
TALLER |
PROFESOR/A |
DÍAS |
HORARIO |
LUGAR |
VOZ |
Fabiana Wilder |
Jueves 1 |
11hs |
planta baja |
MÚSICA |
Lucas Pereira |
jueves 8 |
11hs |
planta baja |
NUTRICIÓN |
Alejandra Salvo |
jueves 15 |
11hs |
planta baja |
TANGO |
Rosa Zapata |
jueves 22 |
11hs |
planta baja |
TRABAJO CORPORAL |
María Eva Ziliotto |
jueves 1, 8, 15 y 22 |
12hs |
planta baja |
CUIDAR EN CASA |
Leticia Lopez |
jueves 22 |
10.30 hs |
Piso 9 |
ESCRITURA |
Adriana Ziliotto |
lunes 5, 19, 26 |
10.30hs |
Piso 9 |
VIDA COTIDIANA |
Graciela Petrolini |
viernes 2 |
10.30hs |
Piso 9 |
NARRACIÓN |
Marina Bustos |
viernes 9 y 23 |
10.30hs |
Piso 9 |
Pilates Tamara Di Tella sólo con derivación médica los martes y jueves en el horario de 10:30 a 13 hs. |
||||
| PALABRA AMIGA |
|
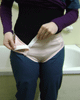
¿CÓMO REDUCIR LA DEPENDENCIA AL VESTIRSE? Las adaptaciones y las técnicas simples son herramientas muy útiles para lograr la independencia al vestirse en personas con síntomas motores provocados por la EP. Vestirse puede presentar dificultades por “la lentitud, el pensar cada movimiento para poder realizarlo, la poca movilidad, el peligro de caerse y el no manejo del cuerpo” nos cuenta Graciela Petrolini, Terapista Ocupacional del del I.R.E.P. (Instituto de Rehabilitación Psicofísica) y coordinadora del taller de vida cotidiana del Programa de Parkinson, pero un “lugar cómodo, en el cual la persona pueda estar segura, tener un espejo enfrente para poder ubicar mejor los movimientos y preparar la ropa que se va ha poner la noche anterior en sentido inverso a la colocación (primero la ropa que va última y última hacia arriba la ropa interior)” disminuyen los riesgos afirma la coordinadora. Hay prendas que representan un serio problema para vestirse, como remeras y pullover. “Manejarlos, colocando la parte de adelante hacia abajo sobre nuestras falda para luego ponérsela es algo complicado, hay que pensar cada movimiento. Asimismo, las prendas ajustadas cuyas texturas no deslizan, cuellos muy justos, mangas muy largas o botones pueden requerir de la ayuda de otra persona que facilite las acciones, es una manera de evitar una caída” afirma Graciela Petrollini. Si realizar una muda de ropa es dificultoso, vestirse y desvestirse es un buen ejercicio, “las personas se pueden entrenar sacándose la ropa que es más fácil, empezando por la parte inferior y se recomienda hacerlo sentado” declara Terapista Ocupacional. Las adaptaciones en la ropa y el calzado son de mucha utilidad, sirven para superar dificultades que se pueden presentar al vestirse. “Utilizar cierres de velcro o botones a presión facilitan las acciones. Las adaptaciones son infinitas (para ponerse las medias, para subirse los pantalones, para abrocharse los botones pequeños, etc.) de acuerdo al grado de dificultad que tiene cada persona, pero la solución es siempre personalizada, no hay soluciones generales” sostiene Graciela quien es partidaria adaptar la ropa que se tiene en vez de comprar nueva.
|
 |
¿PUEDEN LOS FÁRMACOS GENERAR EFECTOS CONTRAPRODUCENTES EN LA ENFERMEDAD DE PARKINSON? Conocer la importancia de los efectos no deseados de la medicación en el tratamiento farmacológico del Parkinson es una herramienta de gran ayuda para los pacientes. El neurólogo evaluará cada situación médica en particular. Los pacientes con enfermedad de Parkinson deben estar atentos a todos los medicamentos que van a tomar, ya que algunos de ellos son contraproducentes para su salud. Por ejemplo, un remedio muy usado para las nauseas y vómitos es el Reliverán, (cuya monodroga se llama Metoclopramida), el mismo está contraindicado, ya que ejerce un efecto contrario al de los medicamentos antiparkinsonianos (bloquean los receptores que los antiparkinsonianos estimulan). Otros medicamentos que habitualmente se utilizan como “digestivos”, pueden contener Sulpirida, y este fármaco también está contraindicado en personas con enfermedad de Parkinson. Los medicamentos utilizados como tranquilizantes mayores, denominados neurolépticos o antipsicóticos, frecuentemente indicados por los Psiquiatras, también son bloqueantes dopaminérgicos, y pueden empeora los síntomas motores y no son convenientes para los enfermos con Parkinson. Cabe aclarar que no todos los tranquilizantes mayores están contraindicados, sino que hay algunos que se pueden emplear, de hecho lo hacemos frecuentemente y estos son la Quetiapina y la Clozapina. Los tranquilizantes menores, no presentan inconveniente, por lo que las Benzodiacepinas, como Clonacepán, Loracepán, Alprazolam y otros se pueden emplear sin problema. Hay algunos antidepresivos que pueden empeorar el cuadro parkinsoniano, sobre todo el temblor, pero en general no presentan grandes inconvenientes, y como la depresión frecuentemente acompaña al Parkinson, el tratamiento antidepresivo es muy favorable para mejorar el ánimo de los pacientes. Asimismo, en general no se presentan inconvenientes con los medicamentos usados en Cardiología. Hay algunos medicamentos empleados como “circulatorios cerebrales” y para el tratamiento de los mareos, indicados por algunos Clínicos, Otorrinolaringólogos o Neurólogos, como la Flunaricina y la Cinaricina, que no son convenientes para las personas con Parkinson porque pueden empeora su cuadro motor. Con cierta frecuencia, los pacientes reciben medicamentos para tratar alguna reacción alérgica, como, los antihistamínicos (Loratadina, Cetirizina, Terfenadina, Astemizol, Ebastatina, y otros) comienzan a presentar alucinaciones o empeoran las alucinaciones previas y estas se pueden resolver con la suspensión de estos medicamentos. Los glucocorticoides, en general son bien tolerados y no empeoran el cuadro antiparkinsoniano si es que los pacientes necesitan recibir alguna medicación antialérgica. Cabe aclarar que estos cuadros de alucinaciones y/o confusión se suelen presentar en personas mayores y que presentan varios años de evolución de la enfermedad. La vitamina B6, que generalmente se da asociada en forma de complejo vitamínico con vitamina B1 y B12, puede interferir con la acción de la levodopa. Hay ciertos medicamentos que no son convenientes de emplear cuando se usan Selegilina o Rasagilina, como las gotas nasales, ciertas gotas oculares y los antihistamínicos mencionados anteriormente, exceptuando la Loratadina. Es preferible, cuando vayan a recibir una anestesia con epinefrina (medicamento que puede aumentar la presión arterial) consulten previamente a su médico, por la posibilidad de suspender la Rasagilina o Selegilina. Cuando los pacientes deben recibir Ciprofloxacina (antibiótico empleado frecuentemente en infecciones urinarias y gastrointestinales principalmente), es conveniente bajar la dosis de Rasagilina a la mitad. Fuera de esta salvedad no hay inconveniente en recibir antibióticos, así como analgésicos, antifebriles, antihipertensivos, antiarrítmicos y anestesias. Esta guía de medicamentos que puede o no utilizarse nunca debe suplantar a las recomendaciones de su Neurólogo, ya que hay que evaluar cada situación médica en particular. Dra. Gabriela Raina |
 |
|
||||||||||||||||||||
| ATENCIÓN MÉDICA |
 |
¿Usted necesita hacer una consulta médica? 1- Solicite su turno al teléfono 5950-9027 en el horario de 8 a 12 hs. o bien diríjase al 9º piso, sala 1 “Programa de Parkinson”.
|
| ¿QUIÉNES HACEMOS EL BOLETÍN?: Calidad de Vida y Programa Parkinson | |
| Edición: Dra. María Cristina Pecci Realización: Horacio Caimi Colaboradores: Lic. Leticia López y Karina Bernasconi Contacto: boletincalidaddevida@hospitaldeclinicas.uba.ar Director del Programa de Parkinson: Prof. Dr. Federico Micheli Hospital de Clínicas: Av. Córdoba 2351 9º piso, SALA 2. Tel: 011 5950-8340 Buenos Aires, Argentina | Horario de atención: 8 a 13 hs. |
|